ACOLHIMENTO COM CLASSIFICAÇÃO DE RISCO NO PRONTO-SOCORRO POR MEIO DO PROTOCOLO DE NEWS.
CONCEITOS
Os serviços de urgência e emergência representam parcela importante da porta de entrada ao sistema de saúde, visto que parte da população busca essas unidades para resolução de problemas de menor complexidade, ocasionando superlotação nesses serviços (SILVA et al., 2014). Diante dessa realidade, a Política Nacional de Humanização (PNH) do Ministério da Saúde (MS), criada em 2003, inclui a implementação nesses serviços do acolhimento com classificação dos pacientes, priorizando o atendimento de acordo com a gravidade do caso e não mais por ordem de chegada (BRASIL, 2009).
De acordo com a PNH, acolhimento é apresentado como a diretriz de maior relevância ética, estética e política. Traduz-se em recepção do usuário nos serviços de saúde, desde a sua chegada, responsabilizando-se integralmente por ele, ouvindo sua queixa e permitindo que expresse suas preocupações. Implica prestar um atendimento com resolutividade e corresponsabilização, orientando, conforme o caso, o usuário e a família, garantindo a articulação com os outros serviços de saúde para a continuidade da assistência quando necessário. O Acolhimento não tem local nem hora para acontecer, nem um profissional específico para fazê-lo, pois entende-se que acolher faz parte de todos os encontros do serviço de saúde.
O Ministério da Saúde, pela Portaria n. 3.390 de 30 de dezembro de 2013, instituiu a Política Nacional de Atenção Hospitalar (PNHOSP) no âmbito do Sistema Único de Saúde (SUS), estabelecendo as diretrizes para a organização do componente hospitalar na Rede de Atenção à Saúde (RAS). De acordo com esta portaria, a classificação de risco caracteriza-se como protocolo pré-estabelecido, com a finalidade de dar agilidade ao atendimento a partir da análise do grau de necessidade do usuário, proporcionando atenção centrada no nível de complexidade e não na ordem de chegada.
De acordo com o Grupo Brasileiro de Classificação de Risco, triagem ou classificação de risco é uma ferramenta de manejo clínico de risco, empregada nos serviços de urgência por todo o mundo, para efetuar a construção dos fluxos de pacientes quando a necessidade clínica excede a oferta. Assegura a atenção médica de acordo com o tempo de resposta e necessidade do paciente (MACKWAY-JONES; MARSDEN; WINDLE, 2010).
Frente a isso, e na tentativa de reorganizar o atendimento na porta de entrada de urgência e de contribuir com a qualificação da atenção, na medida em que organiza o fluxo de pacientes e garante uma assistência à saúde resolutiva e humanizada a todos os pacientes em situações de sofrimento agudo ou crônico agudizado, padronizando o atendimento e criando uma linguagem única na rede de atenção à saúde, identificou-se a necessidade da elaboração deste protocolo, sendo que o mesmo pretende subsidiar os gestores no processo de implantação da classificação de risco.
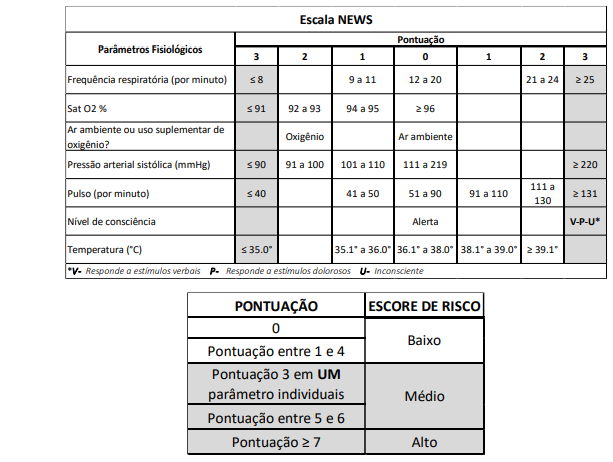
O Protocolo NEWS (NATIONAL EARLY WARNING SCORE ou Pontuação Nacional de Aviso Precoce), é uma escala de alerta, com base em um sistema de concessão de pontos (escores) aos padrões vitais. Tendo por principal finalidade a identificação prévia do risco de deterioração do paciente. Quanto mais distante dos parâmetros de normalidade maior a pontuação (NEWS, 2017).
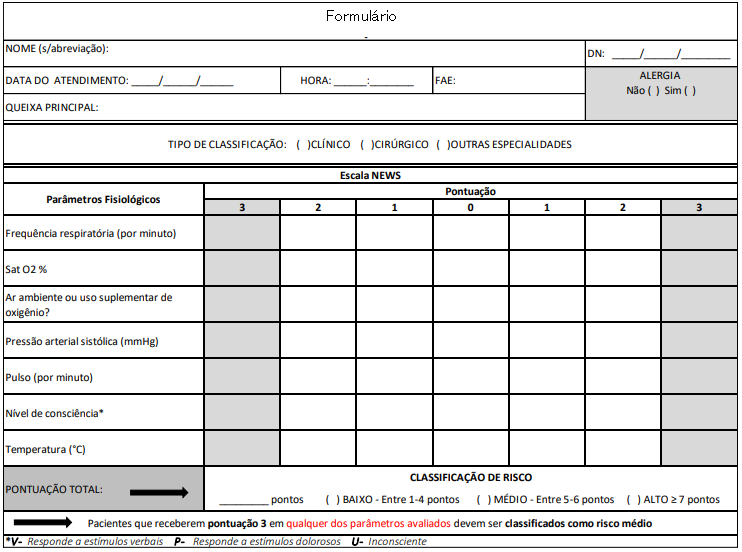
Para desenvolvimento do referido trabalho, tomou-se como base o NEWS que avalia os parâmetros vitais – pressão arterial sistólica, frequência de pulso, frequência respiratória, temperatura, nível de consciência, saturação de oxigênio e suporte de oxigênio – e atribui pontos de acordo com as alterações encontradas, e foi construído por médicos e o Núcleo de Qualidade.
OBJETIVOS
JUSTIFICATIVAS
O sucesso do atendimento ao paciente agudamente enfermo dependerá, logicamente, de seu correto diagnóstico. Porém, seja qual for o seu diagnóstico, se identificado precocemente, medidas implementadas terão maior efetividade, o que acarretará em um melhor prognóstico, tudo isto também com menor custo financeiro. Por isto, é vital que as instituições de saúde aperfeiçoem a capacidade de identificar precocemente os pacientes graves (SMITH, et al., 2013; ALAMA, et al., 2014; KEEP, et al., 2016).
O não reconhecimento precoce destas complicações, levam a piora da doença, e, nesta situação, mesmo adotando um conjunto de medidas complexas e de custo elevado, em um grande número de vezes, a resposta passa a ser lenta e nem sempre resulta em sucesso. É possível identificar precocemente estes pacientes, por meio do Protocolo de News. As evidências apontam que o NEWS é muito bom para discriminar o risco de deterioração clínica grave e mortalidade aguda, também validado ser um bom indicador do aumento de gravidade e mortalidade em pacientes com sepse, pacientes cirúrgicos e vítimas de trauma agudo (SMITH, et al., 2013; ALAMA, et al., 2014; KEEP, et al., 2016).
A identificação precoce da deterioração do quadro clínico do paciente pode induzir a condutas resolutivas, evitando que o paciente prolongue sua permaneça no hospital. A implantação da ferramenta proposta permitirá a capacitação dos funcionários do HUSE e proporcionará maior qualidade no atendimento dos pacientes.
Assim este protocolo constitui-se como uma ferramenta de apoio à decisão clínica e cirúrgica das atividades de acolhimento com classificação de risco com o propósito de pronta identificação do paciente crítico ou mais grave, permitindo um atendimento rápido e seguro de acordo com o potencial de risco, com base nas evidências científicas existentes. Baseia e orienta uma análise sucinta e sistematizada, que possibilita identificar situações que ameaçam a vida.
Critérios de Inclusão e Exclusão
Como critérios de inclusão adotar-se-á pacientes acima de 13 anos que procurarem atendimento de urgência/emergência nesta unidade hospitalar. Quanto aos de exclusão, recém-nascidos (de 0 – 28 dias de vida), crianças e gestantes.
Atribuições, Competência, Responsabilidades
7.1 Processo de decisão e Classificação de Risco
A avaliação clínica sólida de um paciente requer tanto raciocínio como intuição e ambos devem estar baseados em conhecimentos e aptidões profissionais. É necessário interpretar, discriminar e avaliar a informação coletada dos pacientes e fazer uma análise crítica de suas ações após essa decisão (MACKWAY-JONES; MARSDEN; WINDLE, 2010).
A tomada de decisões consiste em uma sequência de passos para chegar a uma conclusão. Ela é composta de três fases: identificação de um problema, determinação das alternativas e seleção da opção mais adequada.
Identificação do problema: consiste em identificar o principal sinal ou sintoma que motiva o paciente a procurar atendimento no serviço de urgência. É feita pela obtenção de informação do próprio paciente, acompanhante/cuidador, ou de qualquer profissional da atenção pré-hospitalar. Esta fase permite a identificação do fluxograma pertinente a condição clínica do paciente.
Coleta e análise de informações relacionadas à solução: já identificado o fluxograma pertinente, esta ação consistirá em coletar e analisar as informações para definir a prioridade naquele momento. Os discriminadores apresentam-se na forma de perguntas para facilitar o processo. A avaliação é feita pela determinação da prioridade mais alta na qual a pergunta proposta for considerada positiva ou que não se pode negar.
Avaliação de todas as alternativas e escolha de uma delas para implementação: o profissional tem que decidir se os critérios para certos discriminadores são contemplados, bem como qual dos discriminadores presentes tem prioridade clínica mais alta.
Implementação da alternativa selecionada: consiste na atribuição de uma prioridade. Nessa etapa, realizar o registro da prioridade escolhida. O profissional de saúde deve, ainda, registrar de forma simples e concisa o fluxograma usado, o discriminador que definiu a categoria e qual critério norteou a prioridade.
Monitoramento da implementação: a classificação de risco deve ser dinâmica, podendo ocorrer mudança na prioridade implementada. Por isso, caso haja alteração na condição clínica do paciente enquanto aguarda consulta médica, o enfermeiro deve realizar uma avaliação secundaria, podendo ocasionar uma reclassificação de risco (MACKWAY-JONES; MARSDEN; WINDLE, 2010).
Assim, a metodologia de classificação de risco apresentada neste protocolo requer que o profissional defina a queixa ou o motivo que levou o usuário a procurar o serviço de urgência, selecione uma das várias apresentações e, então, procure um número limitado de sinais e sintomas em cada nível de prioridade clínica. Os sinais e sintomas que fazem a discriminação entre as prioridades clínicas são chamados de discriminadores e estão apresentados na forma de fluxogramas para cada condição apresentada. Os discriminadores que indicam níveis de prioridade mais altos são os primeiros a serem procurados; a ausência de discriminador pertinente vai alocar a grande parte dos pacientes classificados como não urgentes.
– Como proceder no acolhimento e classificação de risco
A Sistematização do ACOLHIMENTO E CLASSIFICAÇÃO DE RISCO deve acontecer conforme descrito abaixo:
1.1 Usuários chegam a Emergência por demanda espontânea OU trazidos pelo SAMU 192 e Corpo de Bombeiro Militar OU referenciados de outros serviços como UBS, UPA e unidades hospitalares.
1.2 Abertura de Ficha de Atendimento na recepção.
Caso o usuário apresente sinais de alerta, o recepcionista ou porteiro comunicará a equipe de enfermagem para que usuário seja imediatamente encaminhado à sala vermelha ou à sala amarela
1.3 Acolhimento com Classificação de Risco seguindo protocolo institucional pela equipe de enfermagem que avalia o usuário buscando identificar os que necessitam de atendimento médico mediato ou imediato, por meio da escuta qualificada e avaliação dos sintomas/queixas/evento.
1.3.1 Identificar o motivo da procura a unidade/serviço (queixa principal).
1.3.2 A partir da queixa principal identificar no Score de NEWS e realizar a estratificação de Risco.
1.3.3 Avaliar histórico de comorbidades e cirurgias, alergias medicamentosas e medicações em uso.
1.3.4 Após a classificação, a equipe de enfermagem colocará no pulso esquerdo do paciente uma pulseira colorida correspondente a sua classificação em vermelho, amarelo, verde ou azul.
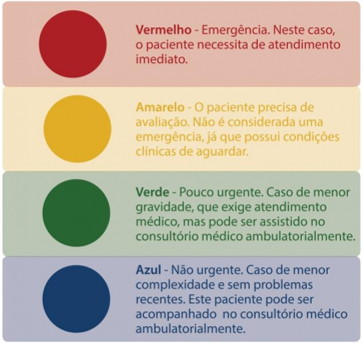

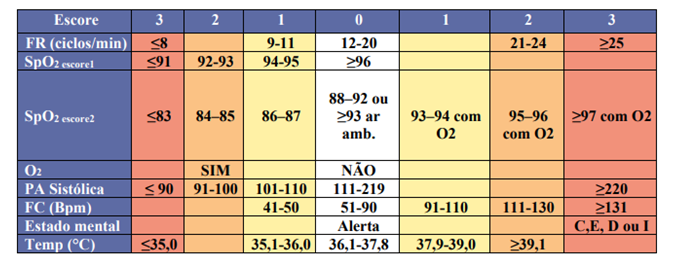
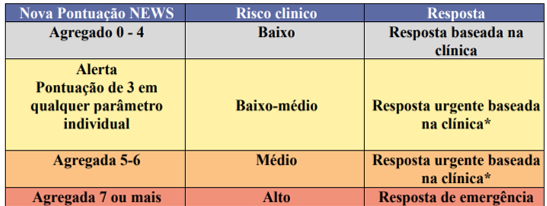
Quanto maior a pontuação atingida no escore, duas ações são disparadas:
1) Definição da frequência dos controles dos sinais vitais adequada a criticidade do caso;
2) Comunicação aos profissionais envolvidos no atendimento do paciente, para avaliação e definição da conduta. Desta forma, para cada pontuação no escore, se tem uma frequência de reavaliação, e uma resposta clínica significativa de acordo com a pontuação
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Núcleo da Política Nacional de Humanização. Acolhimento nas práticas de produção de saúde. 2.ed. Brasília: Ministério da Saúde, 2006.
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Política Nacional de Humanização da Atenção e Gestão do Sul. Acolhimento e classificação de risco nos Serviços de Urgência. Brasília: Ministério da Saúde, 2009.
BRASIL. Portaria GM/MS nº 4.279, de 30 de dezembro de 2010: Estabelece as diretrizes para a organização da Rede de Atenção à Saúde no âmbito do Sistema Único de Saúde. Disponível em: https://bvsms.saude.gov.br/bvs/saudelegis/gm/2010/prt4279_30_12_2010.html. Acesso em: 10/06/2022.
BRASIL. Ministério da Saúde. Portaria GM/MS nº 3.390, de 30 de dezembro de 2013: Institui a Política Nacional de Atenção Hospitalar (PNHOSP) no âmbito do Sistema Único de Saúde – SUS.
Alama, N. et al., 2014. The impact of the use of the Early Warning Score (EWS) on patient outcomes: A systematic review. Resuscitation, Volume 85, pp. 587-594
National EarlyWarning Score (NEWS2). Royal College Physicians. 2017. https://www.rcplondon.ac.uk/projects/outputs/national-early-warning-score-news-2
Keep JW, Messmer AS, Sladden R et al. National early warning score at Emergency Department triage may allow earlier identification of patients with severe sepsis and septic shock: a retrospective observational study. Emerg Med J 2016;33:37–41.
Modelo de Formulário 1

Modelo de Formulário 2