POLÍTICA ESTADUAL DE HUMANIZAÇÃO – PEH
SISTEMA ÚNICO DE SAÚDE (SUS)
SECRETARIA DE ESTADO DA SAÚDE DE SERGIPE (SES)
REDE DE ATENÇÃO À SAÚDE (RAS)
REDE DE URGÊNCIA E EMERGÊNCIA (RUE)
Belivaldo Chagas Silva
GOVERNADOR DE SERGIPE
Eliane Aquino Custódio
VICE-GOVERNADORA
Mércia Simone Feitosa de Souza
SECRETÁRIA DE ESTADO DA SAÚDE
Walter Pinheiro
SUPERINTENDENTE EXECUTIVO
Maria Lúcia Santos
DIRETORA DE ATENÇÃO ESPECIALIZADA E URGÊNCIA
AUTORES
MOURA, Neylane Santos; NETO, Antonio Arestides de Sá; SILVA,
Luseilton dos Santos; TORRES, Carlos Francisco Barroso.
PONTENCIAIS UTILIZADORES
Enfermeiros e equipes, médicos, assistentes sociais, acadêmicos,
farmacêuticos, fisioterapeutas, nutricionistas, gestores hospitalares,
comunidade, conselhos municipal e estadual de saúde, rede de atenção à
saúde, e demais entidades interessadas.
PÚBLICO-ALVO
A assistência estará voltada a adultos e crianças que procuram as portas
de entrada da Rede SUS no Estado de Sergipe, quer seja direta ou
indiretamente (SAMU, UPA, UBS e Núcleo Interno de Regulação (NIR),
que se encontram em agravos de urgência ou emergência.
LISTA DE ABREVIATURAS E SIGLAS
ACCR – Acolhimento com Classificação de Risco
CEAHU – Coordenação Estadual de Atenção Hospitalar e Urgência
CEPAEU – Coordenação Estadual de Políticas de Atenção Especializada e
Urgência
COFEN – Conselho Federal de Enfermagem
COREN – Conselho Regional de Enfermagem
DAEU – Diretoria de Atenção Especializada e Urgência
ECG – Escala de Coma de Glasgow
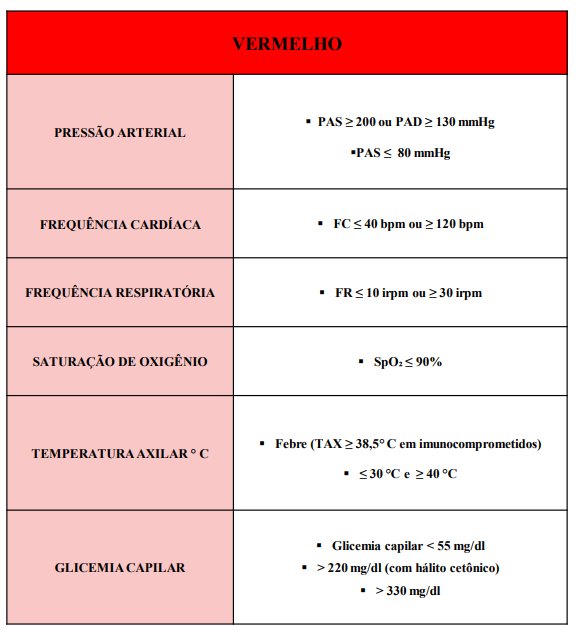
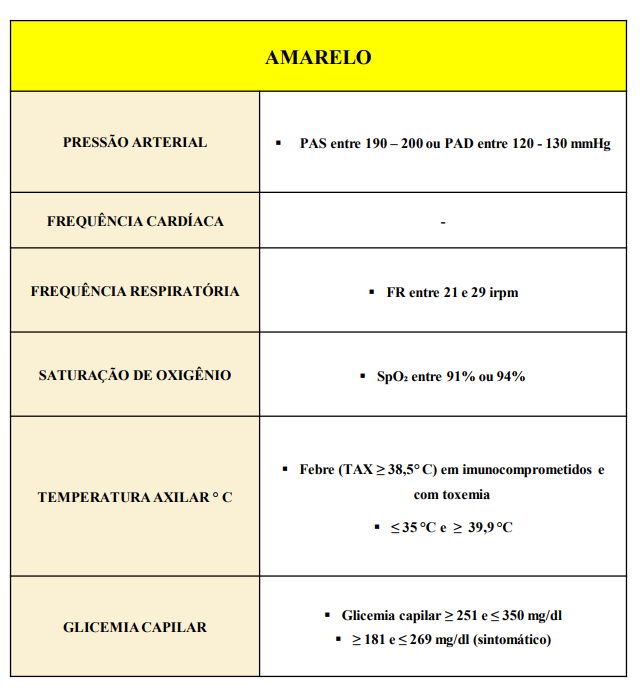
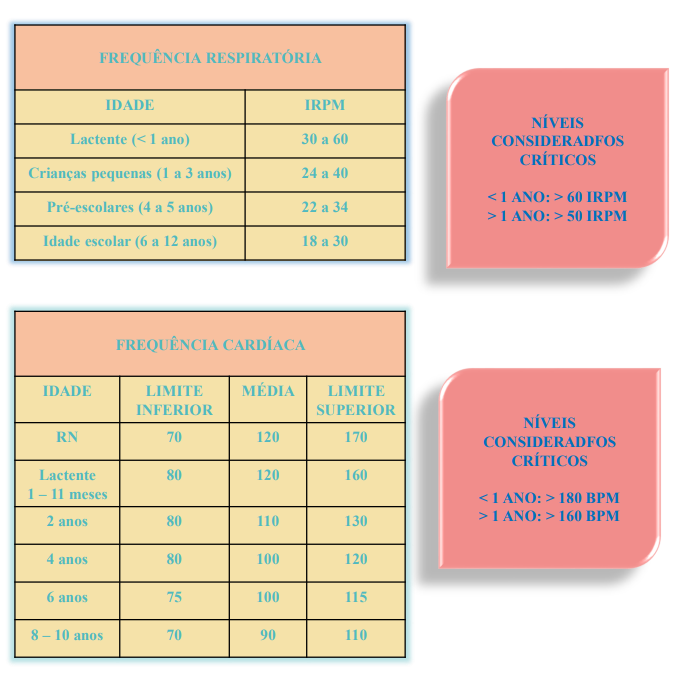
FC – Frequência Cardíaca
FR – Frequência Respiratória
HPP – Hospital de Pequeno Porte
IAM – Infarto Agudo do Miocárdio
PA – Pressão Arterial
PAS – Pressão Arterial Sistólica
PAD – Pressão Arterial Diastólica
PEH – Política Estadual de Humanização
PNAU – Política Nacional de Atenção às Urgências
PNH – Política Nacional de Humanização
PNHH – Programa Nacional de Humanização da Assistência Hospitalar
RAS – Rede de Atenção à Saúde
RUE – Rede de Urgência e Emergência
SAMU – Serviço de Atendimento Móvel de Urgência
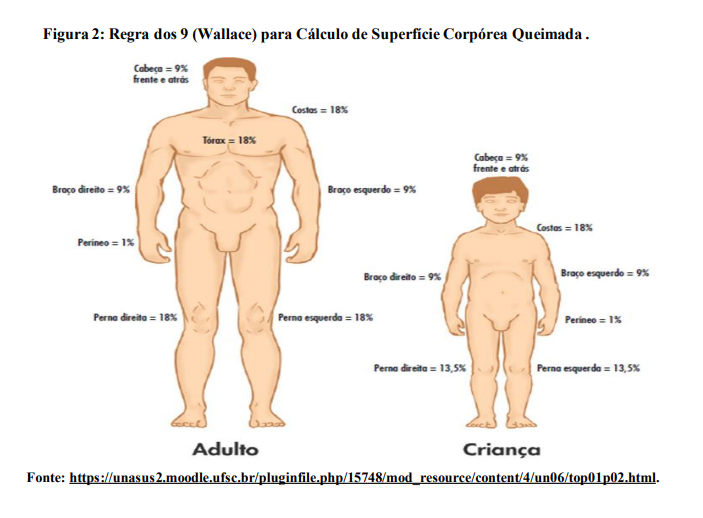
SCQ – Superfície Corporal Queimada
SES – Secretaria de Estado da Saúde
SSVV – Sinais Vitais
SUS – Sistema Único de Saúde
TP – Trabalho de Parto
UBS – Unidade Básica de Saúde
UE – Urgência e Emergência
UPA – Unidade de Pronto Atendimento
APRESENTAÇÃO
O Brasil, ao longo do tempo, passou por transformações relevantes em seu perfil epidemiológico. O país, hodiernamente, possui um perfil epidemiológico considerado como tríplice carga de doenças, agregando doenças de perfil crônico, correspondente à crescente expectativa de vida da População, e o aumento impetuoso da violência urbana e de acidentes de trânsito, resultando em incidência de morbimortalidade por causas externas.
O referido contexto requer organização político-administrativa para construção de uma rede de serviços de saúde integrada, promovendo, entre estado e municípios, uma cooperação efetiva na configuração dos seus próprios sistemas de saúde, reunindo os serviços de atenção primária e especializada à saúde, traduzindo-se como Rede de Atenção à Saúde (RAS).
Apesar dos inúmeros progressos alcançados ao longo desses 34 anos de operacionalização do Sistema Único de Saúde (SUS), ainda nos esbarramos com alguns desafios de outrora, dentre eles: baixa cobertura e resolutividade da atenção primária; modelo de atenção à saúde focado na doença e na assistência hospitalar; má distribuição de recursos financeiros e escassez de investimentos em saúde; insuficiência de serviços complementares de atenção especializada; abordagem fragmentada do usuário; participação popular incipiente no controle social.
Tais singularidades geram a fragilização da RAS, criando ausências assistenciais e serviços segmentados e irresolutos, dificultando o acesso dos usuários aos serviços de atenção primária, bem como a inexistência da garantia da continuidade do cuidado, contribuindo, por conseguinte, com a superlotação das portas de entrada da rede hospitalar.
Na busca de estruturar e organizar o atendimento nas portas dos serviços de urgência e/ou emergência, e de colaborar com a qualificação da atenção, a Secretaria de Estado da Saúde de Sergipe
SES-SE) identificou a necessidade de elaborar o Protocolo de Acolhimento com Classificação de Risco (ACCR), visando a subsidiar os gestores dos diversos pontos de atenção no processo de implantação do referido protocolo, ao passo que organiza os fluxos, promove uma assistência humanizada e resolutiva, padronizando o atendimento e criando uma linguagem unificada para rede.
INTRODUÇÃO
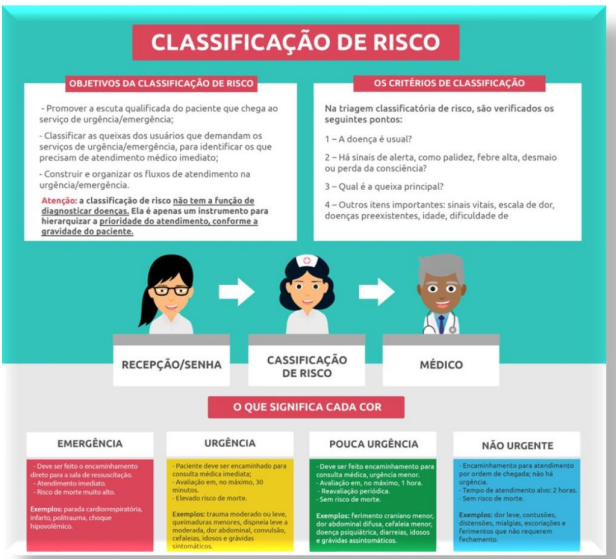
O Ministério da Saúde, por meio da Portaria 2.048/2002, preconiza a implantação do acolhimento e a “triagem classificatória de risco” nos serviços de atendimento de Urgência e Emergência (UE), qual pressuposto da identificação da prioridade como ordem de atendimento, mensurando a gravidade da queixa dos usuários, em consonância com protocolos clínicos preestabelecidos, devendo ser realizado por profissional de saúde, de nível superior, por meio de treinamento específico (BRASIL, 2002).
Torna-se imprescindível compreender o Acolhimento, enquanto peça relevante do processo de
produção de saúde e como instrumento que credencia a relação entre os atores sociais inseridos no
processo, o qual é passível de ser aprimorado e apreendido em qualquer espaço nos serviços de saúde,
articulando diretrizes, processos de trabalho e gestão dos serviços, reunindo princípios éticos e
políticos, não se restringindo, meramente, a uma atitude de bondade voluntária e favor, por parte de
quem presta atendimento (BRASIL, 2009).
O acolhimento configura-se como “modelo” para facilitar as práticas de trabalho em saúde, de
modo a atender os usuários, inserindo-os dentro do contexto de saúde apresentado, assumindo uma
conduta acolhedora por meio de escuta qualificada, apresentando respostas resolutivas, céleres e
direcionadas a todos que procuram os serviços de saúde. Genericamente, figura uma prática
indissociável em todas as relações de cuidado, nos atos de acolher e escutar pessoas, nos encontros
concretos entre usuários e profissionais de saúde.
A Classificação de Risco, por sua vez, configura-se como instrumento dinâmico de
identificação e manejo clínico de risco, representando a priorização do atendimento em condições e
serviços de UE. Processo complexo, que exige competência técnico-científico para sua efetiva
execução, e que na esfera do Sistema COFEN/COREN (Conselho Federal de Enfermagem/Conselhos
Regionais de Enfermagem), designa, por intermédio de Resolução, a participação do enfermeiro como
executor da atividade de Classificação de Risco (BRASIL, 2004).
Nesse contexto, o Acolhimento com Classificação de Risco (ACCR) apresenta-se como
dispositivo reorganizador dos processos assistenciais, propiciando uma atenção direcionada, buscando
consolidar e otimizar o SUS, determinando mudanças na conformação e na resolutividade do
atendimento do usuário; transformando-se em um instrumento de humanização nas práticas de saúde.
A implantação estratégica do Protocolo de ACCR viabiliza a reflexão e a expansão do
aprendizado institucional, pressupondo a reestruturação das práticas assistenciais, incorporando novos
princípios e valores, progredindo em ações partilhadas e humanizadas, conformando-se em um trabalho
integrativo ao incorporar critérios de manejo clínico de risco, considerada a complexidade do processo
saúde-doença, a priorização do tempo na assistência, mitigando o número de óbitos evitáveis e
possibilitando a amplificação da resolutividade e responsabilidade social dos atores envolvidos.
Nesse sentido, almeja-se que a implementação deste protocolo proporcione e oportunize o
tratamento equânime e a resolutividade adequada a cada caso clínico; estimulando a satisfação dos
usuários, incentivando o trabalho em equipe e, especialmente, proporcionando a idealização e
concepção de redes integradas de assistência.
Assim, pelo compromisso expresso e pela responsabilidade social com a população que utiliza
as portas dos serviços de UE, a Secretaria de Estado da Saúde de Sergipe, vem, por intermédio desse
protocolo, investir em ferramentas que viabilizem mudanças efetivas nos modos de gerir e fazer saúde,
promovendo a melhoria das práticas assistenciais, ensejando agilidade, qualidade e resolutividade às
demandas, subsidiando as intervenções potencialmente decisivas e indispensáveis à reorganização do
trabalho em Rede de Atenção à Saúde.
OBJETIVOS
OBJETIVO GERAL
O objetivo geral do presente projeto consiste na otimização da Rede de Atenção à
Saúde, na racionalização, maximização e qualificação dos Serviços de Urgência e
Emergência mediante a implementação da vincitura proposta de Protocolo de Acolhimento
com Classificação de Risco da Rede Urgência do Estado de Sergipe.
OBJETIVOS ESPECÍFICOS
Ser instrumento capaz de acolher o cidadão e garantir acesso aos serviços de urgência e emergência adulto e pediátrico da Rede de Urgência;
Incentivar e fortalecer a humanização no acolhimento, organizando os fluxos assistenciais e garantindo o atendimento rápido e pertinente as necessidades de saúde dos usuários;
Promover a escuta qualificada e postura acolhedora dos usuários que procuram as unidades de pronto atendimento;
Realizar, mediante protocolo, a classificação das queixas dos usuários que demandam serviços de urgência e emergência, identificando os que necessitam de atendimento médico imediato;
Prestar assistência a partir da identificação da prioridade do atendimento, de acordo com critérios clínicos, vulnerabilidade e grau de sofrimento, utilizando protocolos específicos (ACCR, IAM, SEPSE, Violência, entre outros), em função do potencial de gravidade ou agravamento da queixa apresentada;
Reduzir o tempo de espera otimizando recursos para o atendimento, direcionando o paciente para o atendimento em conformidade com a sua necessidade;
Possibilitar repostas para os problemas por meio do atendimento qualificado;
Acolher pacientes e familiares nas demandas de informações do processo de atendimento, no tocante ao tempo e motivo da espera a fim de diminuir a ansiedade gerada pelo desconhecido;
Monitorar as ações desenvolvidas durante o processo de implementação do Protocolo e de todas as etapas subsequentes, por meio do mapeamento dos objetivos e monitoramento dos indicadores propostos, implementando ações com a equipe multidisciplinar envolvidas no processo de acolhimento e classificação de risco;
Sistematizar o processo de trabalho em equipe, promovendo ações de educação permanente e treinamentos periódicos;
Construir fluxos de atendimento na urgência e emergência considerando todos os serviços da rede de assistência à saúde, bem como reestruturar os fluxos internos de cada serviço, com a determinação da área de atendimento, de acordo com a gravidade;
Funcionar como instrumento de ordenação e orientação da assistência, servindo como um sistema de regulação da demanda dos serviços de urgência e emergência.
RESULTADOS ESPERADOS
Fomentar a rede de atenção à saúde, articulando a atenção básica, com vistas à atenção integral;
Monitorar Indicadores de Saúde inerentes aos serviços de urgência e emergência com ACCR, em consonância com o “item 6” – Indicadores de Saúde;
Promover revisões cotidianas das práticas de atenção e gestão implementadas nas unidades de urgência e emergência, subsidiando novas posturas e estratégias para melhoria da qualidade assistencial;
Propiciar e reconhecer o protagonismo dos sujeitos envolvidos no processo de produção de saúde;
Oportunizar a relação entre profissional de saúde, usuário e sua rede social como ligação fundamental no processo de construção de saúde, permitindo que essas relações permeiem a criação de uma nova realidade na forma de fazer saúde;
Empregar mecanismos para padronizar, consolidar e sistematizar os processos de trabalho, tendo como proposto os Protocolos de Acolhimento e Classificação de Risco nas Portas de Urgência e Emergência – Adulto e Pediátrico;
Garantir: acesso às unidades e serviços; acesso à qualidade da/na assistência; acesso à saúde como bem e direito garantindo constitucionalmente.
INDICADORES DE SAÚDE
PROPÕE-SE QUE SEJAM AVALIADOS, ENTRE OUTROS, OS SEGUINTES INDICADORES:
Percentual de usuários segundo classificação de gravidade (VERMELHO, AMARELO,
VERDE e AZUL);
Tempos de espera (chegada do paciente até a classificação, classificação até o
atendimento médico);
Número de altas, transferências, internações e óbitos de acordo com a classificação de
gravidade;
Número de atendimentos em urgência e emergência, clínica médica e pediatria;
Taxa de saturação/superlotação;
Total de entradas no Pronto Socorro;
Taxa de abandono no Pronto Socorro;
Tempo médio de permanência entre a entrada e a saída do paciente com AIH emitida,
seja como alta, óbito ou transferência para unidade de internação;
Tempo médio de permanência entre a entrada e a alta do paciente sem internação;
Tempo médio do paciente internado no hospital;
Taxa de Mortalidade em até 24 horas de pacientes que entraram pelo Pronto Socorro;
Taxa de utilização dos leitos hospitalares
RECOMENDAÇÕES ESPECÍFICAS
No instante em que o usuário tiver acesso ao serviço de saúde, torna-se de bom alvitre, atentar para algumas situações especiais, podendo considerá-las como Atendimento Prioritário, dentre elas: mulheres com crianças de colo, idosos, gestantes, pessoas com deficiência, portadores de transtorno mentais, pacientes com dificuldade motora, pacientes encaminhados por meio de transporte sanitário, usuários sob condição carcerária;
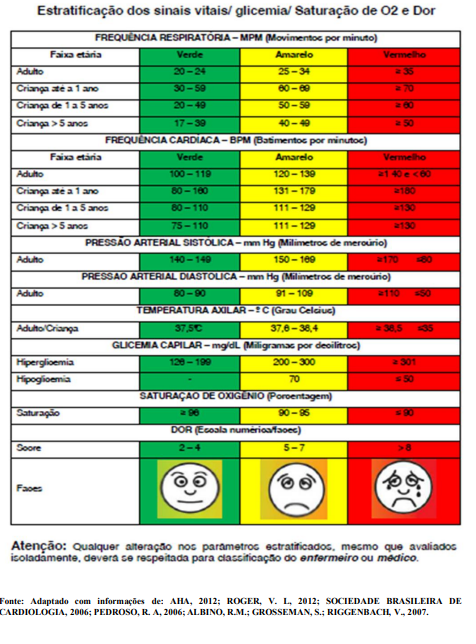
Inicialmente, aqueles usuários que se inserirem em condições de urgência, pouco urgente ou não urgente, deverão ser acolhidos pelo técnico de enfermagem para aferição dos sinais vitais, em seguida, sendo encaminhados para sala de classificação de risco do enfermeiro. O enfermeiro por sua vez, após coleta de dados por escuta qualificada (anamnese), análise dos sinais vitais e mediante critérios preestabelecidos, basear-se-á no protocolo para manejo clínico de risco e consequente classificação de risco;
A anamnese realizada pelo enfermeiro iniciará com o preenchimento da ficha de classificação de risco (apêndice 02). O referido momento propiciará a compreensão e associação das queixas com as condições clínicas apresentadas, corroborando para a determinação dos níveis de classificação, favorecendo a celeridade no atendimento. Após ser classificado, o usuário deverá ser informado do tempo estimado de espera, conforme sua classificação, e posteriormente, encaminhado ao consultório médico;
O paciente classificado como VERDE, deverá ser atendido, preferencialmente, até no máximo em 02 horas (120 minutos) após classificação de risco, conforme preconizado;
O paciente classificado como AZUL, deverá ser atendido, preferencialmente, no mesmo dia, dentro do menor tempo possível, perante a situação da demanda do serviço e pactuação prévia. O tempo máximo estimado para essa classificação é 04 horas (240 minutos), desde que consideradas as condições mencionadas;
Os pacientes classificados como azuis ou verdes, podem ser encaminhados a outro serviço dentro da rede de atenção, desde de que o serviço de urgência de origem, responsável pelo encaminhamento, possa garantir, previamente, que o outro serviço atenda o usuário;
No tocante à Classificação de Risco, faz-se necessário distinguir os usuários que após serem submetidos ao processo de triagem com classificação de risco, e que, como resultado, adquirirem como indicador de risco a cor AZUL, e como opção estratégica, e em comum acordo com o usuário, poderão ser encaminhados a outra unidade de saúde com garantia de acesso, daqueles usuários que também serão submetidos avaliação classificatória, mas que não apresentam necessidade de atendimento clínico ou de outra ordem. A exemplo: procura por especialista sem regime ambulatorial; solicitação de exames originados em outras instituições, demanda administrativa e etc.
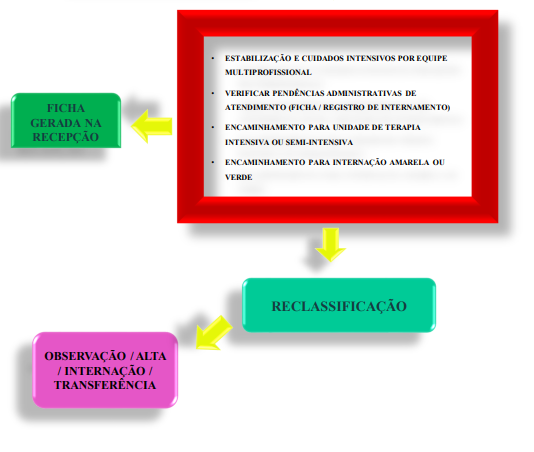
Os pacientes que adentrarem as portas de urgência e emergência, com perfil de gravidade, devem ser imediatamente acolhidos em maca e levados para área vermelha da unidade (reanimação/ressuscitação), por entrada específica (quando houver), que garanta acesso rápido ao referido setor. Nessas situações, o enfermeiro da equipe, após estabilização do quadro clínico e mitigação do risco iminente de morte, realizará a classificação de risco com o objetivo de gerar ficha de atendimento (apêndice 01) para ser anexada ao prontuário do paciente;
Os usuários que forem acolhidos e identificados conforme as cores dispostas em Protocolo de Acolhimento com Classificação de Risco, e que aguardarem atendimento médico, devem ser reavaliados, e se necessário, reclassificadas a qualquer momento, por meio de “espera vigiada”, desde que haja à observação de alterações relevantes em seu quadro clínico;
Todos os profissionais da instituição de saúde devem compreender a relevância do protocolo e
compactuar o processo de trabalho, estando inseridos nele;
Os pacientes que foram classificados conforme protocolo devem ser atendidos dentro do prazo
estimado para cada tipo de atendimento;
Os casos classificados como de baixa complexidade, e que, após atendimento, porventura, necessitarem de acompanhamento, deverão ser encaminhados às Unidades Básicas de Saúde –
UBS com ficha de referência e contra referência (Apêndice 04);
Nos casos de evasão do usuário acolhido conforme protocolo, que não tiver aguardado
atendimento, proceder-se-á à anotação em Ficha de Atendimento com assinatura do profissional responsável pelo atendimento, bem como solicitará a assinatura conjunta de outro profissional, testemunhando o fato ocorrido, em seguida, arquivar.
ESTRUTURA NECESSÁRIA
Ambiente confortável, com ambiência favorável as relações intrínsecas aos referidos espaços, climatização e bebedouro;
Acesso e comunicação facilitados entre a área de acolhimento, classificação de risco, sala vermelha e consultórios;
A área física do acolhimento e salas de espera devem possibilitar a visão e a reavaliação dos que aguardam atendimento;
Sala de acolhimento e sala de classificação de risco preferencialmente separadas, porém, próximas;
Consultório médico separado das salas de acolhimento e classificação de risco;
Material para execução do ACCR: esfigmomanômetro (aparelho de pressão), estetoscópio, glicosímetro, oxímetro ou monitor de oximetria de pulso, termômetro, lápis ou pincéis coloridos (vermelho, amarelo, verde e azul), pulseiras de identificação por cores, sistema informatizado, computadores e/ou ficha de Atendimento impressas, impressora;
Mobiliários: mesas, cadeiras, macas fixas e escada auxiliar;
Disponibilidade de macas de transporte e cadeiras de rodas em áreas subjacentes;
ATRIBUIÇÕES DAS EQUIPES DE ACCR
Faz-se imprescindível compor a equipe de Acolhimento com Classificação de Risco (ACCR) com os seguintes componentes: técnicos de enfermagem, enfermeiros, médicos, assistentes sociais, além da rede de suporte de pessoal de apoio administrativo, indispensável dentro do processo, sendo esses: controladores de acesso (porteiros, seguranças, controladores de fluxo “fluxista”), recepcionistas, maqueiros e auxiliares administrativos.
Torna-se indispensável que todo o processo de ACCR seja de domínio de toda equipe, inclusive de todos os serviços de apoio logístico e diagnóstico que integram as instituições, como: farmácia, laboratório, bioimagem, entre outros.
Todos profissionais envolvidos devem ter entendimento e domínio do Protocolo e do significado das cores dentro da rotina dos serviços de urgência e emergência para que todos os usuários sejam assistidos em suas necessidades, de forma responsável e resolutiva, diminuindo o tempo de espera, e, consequentemente, diminuindo a superlotação.
Para obtenção de êxito no processo de ACCR, almeja-se que toda equipe possua as seguintes habilidades e competências:
1- Treinamento teórico prático de urgência e emergência, incluindo suporte básico e
avançado de vida;
2- Divulgação e esclarecimento da rede de atenção local e dos equipamentos de saúde
disponíveis, dos fluxos assistenciais, fluxos de regulação, grade de referência e
desenho da rede de atenção local;
3- Pensamento e julgamento crítico, habilidade organizacional e celeridade;
4- Perscrutar questões ético-legais nos atendimentos de urgência e/ou emergência (UE)
3- MAQUEIROS
4- CONTROLADORES DE ACESSO (PORTEIROS, SEGURANÇAS E ORIENTADORES DE FLUXO “FLUXISTAS”)
5- ASSISTENTE SOCIAL
Ao coordenador de fluxo compete:
ORIENTAÇÕES GERAIS PARA O FLUXO DE PACIENTES NO ACCR
COMPROMETIMENTO OU COMPLICAÇÕES DE VIAS AÉREAS:
Paciente apresenta incapacidade de manter via aérea pérvia; estridor inspiratório e expiratório,
GRAVE ESFORÇO RESPIRATÓRIO:
Paciente apresenta sinais de batimento de asa de nariz, cianose de extremidades e uso de musculatura acessória;

TOMADA DE DECISÃO
A avaliação clínica e robusta de um paciente demanda raciocínio e julgamento crítico fundamentados em conhecimento técnico-científico e aptidões profissionais. É imprescindível compreender, distinguir e analisar as informações coletadas, submetendo as a uma avaliação crítica das suas práticas após a tomada de decisão.
A tomada de decisão configura-se como peça relevante da prática clínica e das ações em saúde. Constituindo-se como série de etapas para alcançar um resultado, formada de três etapas delineadoras do processo decisório, sendo elas: identificação do problema; coleta e análise de informações relacionas à solução do problema; avaliação de todas as alternativas e seleção de uma delas para implementação da alternativa selecionada; monitorização da implementação e avaliação dos resultados.
A conduta para tomada de decisão crítica empregada à classificação de risco deve se basear nas etapas supracitadas:
Identificação do problema:
Origina-se da obtenção de informações advindas do próprio usuário,
acompanhante e/ou cuidador, ou de qualquer profissional do atenção pré-hospitalar. A
prática clínica está centrada na queixa principal, consiste na identificação do principal
sinal ou sintoma que motiva o paciente a procurar o serviço de UE.
Coleta e análise de informações relacionadas à solução do problema:
Consistirá em coletar e analisar as informações adquiridas para definição de
prioridade naquele instante, logo após identificação do fluxograma pertinente a condição
clínica do usuário. Nesta etapa, a seleção dos pacientes é realizada por discriminadores
(questionamentos), que podem ser gerais ou específicos, e que possibilitam a inclusão do
usuário em uma das quatro prioridades clínicas.
Os discriminadores subdividem-se em:
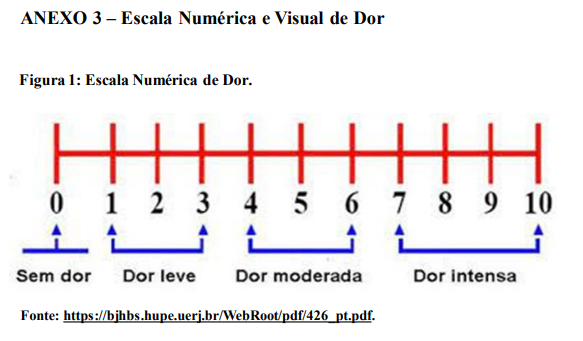
Discriminadores gerais: são aplicados indistintamente a todos os pacientes, independente da condição que apresentem e se manifestam ao longo dos fluxos, sendo eles: risco de morte; hemorragia; nível de consciência; dor; temperatura e gravamento do quadro clínico;
Discriminadores específicos: destinam-se a casos individuais ou intrínsecos a pequenos grupos de apresentações e se interrelacionam com atributos-chave de condições singulares.
Avaliação de todas as alternativas e escolha de umas delas para implementação:
Definir-se-á se os critérios elegíveis para alguns discriminadores serão contemplados, bem como qual dos discriminadores apresentados tem prioridade clínica elevada.
Implementação da alternativa selecionada: Consistirá na atribuição de uma prioridade.
Monitoramento da implementação:
O monitoramento consiste em reconhecer que a classificação de risco é dinâmica, e que por assim ser, torna-se necessário monitorar possíveis mudanças na prioridade implementada. Na ocorrência de alteração da condição clínica do usuário, o enfermeiro deverá realizar uma avaliação secundária que poderá resultar em reclassificação de risco.
Os sinais e sintomas responsáveis pela diferenciação entre as prioridades clínicas são denominados “discriminadores” e serão apresentados na forma de fluxogramas para cada condição apresentada. Os discriminadores que definem níveis de prioridade mais altos são os primeiros a serem procurados; a ausência de discriminador próprio vai destinar a grande parte de usuários classificados como não urgentes.
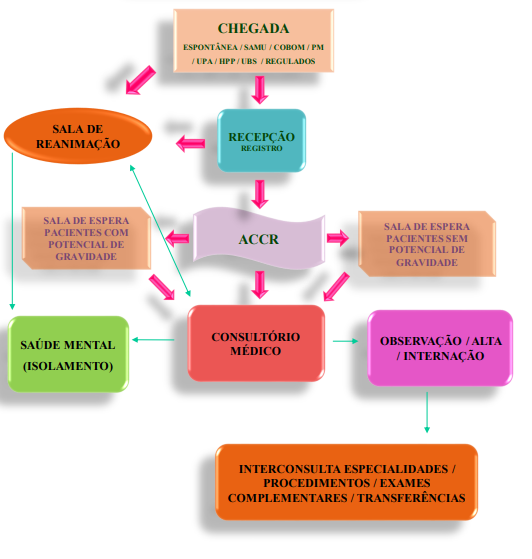
SISTEMATIZAÇÃO DO ACCR
COMO PROCEDER O ACOLHIMENTO COM CLASSIFICAÇÃO DE RISCO (ACCR)
CLASSIFICAÇÃO DE RISCO
CRITÉRIOS DE IDENTIFICAÇÃO DE RISCO
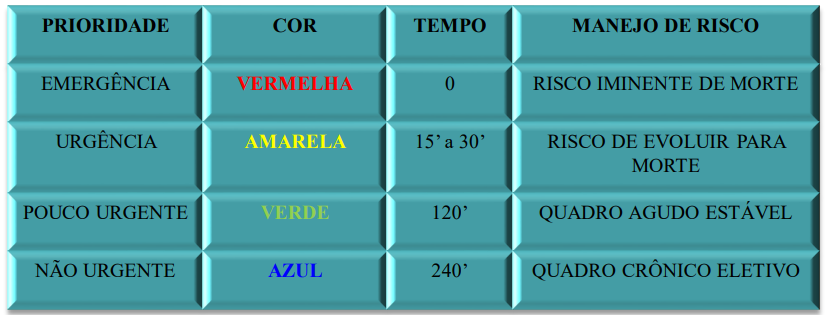
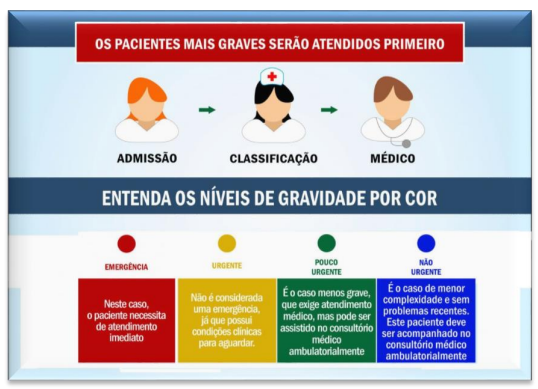
VERMELHO: emergência.
“Constatação médica de condições de agravo à saúde que impliquem em risco iminente
de vida ou sofrimento intenso, exigindo portanto, tratamento médico imediato.” (CFM nº
1.451/95).
Risco iminente de morte ou com sinais iminentes de risco de deterioração do quadro clínico. Necessitam de atendimento imediato. Deverão ser acompanhados imediatamente para atendimento médico na ala vermelha (sala de estabilização), não perder tempo com classificação.
Exemplos: infarto, politrauma, choque, etc.
AMARELO: urgente.
“Ocorrência de imprevista de agravo à saúde com ou sem risco potencial de vida, cujo portador necessita de assistência imediata.” (CFM nº 1.451/95).
Potencial risco de agravamento, requerem atendimento médico e de enfermagem, porém não correm risco imediato de morte. Necessitam de atendimento em até 15 minutos. Deverão ser encaminhados para atendimento prioritário em consultório médico.
Durante espera por consulta médica que porventura exceda o tempo preconizado, deverá ser reavaliado pelo enfermeiro a cada 30 minutos, e se necessário, reclassificado.
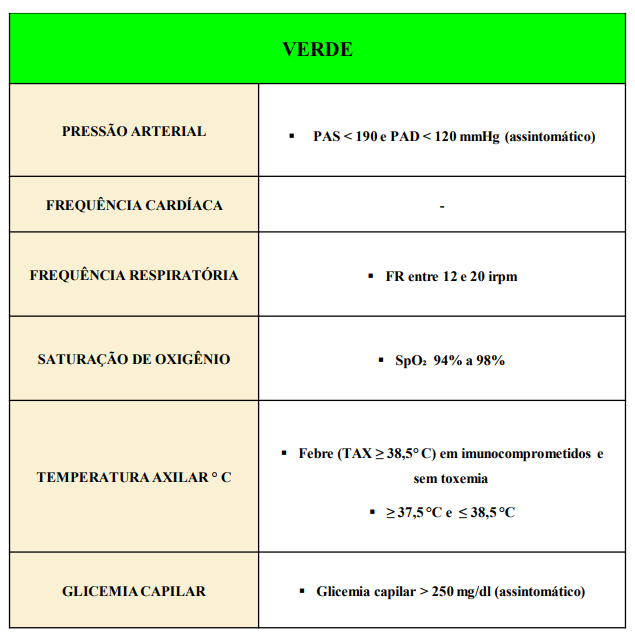
VERDE: pouco urgente.
Não apresenta risco iminente de morte ou risco potencial de agravamento. Necessitam de atendimento em até 120 minutos. Deverão ser encaminhados para atendimento médico em consultório.
Durante espera que porventura exceda o tempo preconizado, deverá ser reavaliado e
reclassificado pelo enfermeiro a cada 60 minutos.
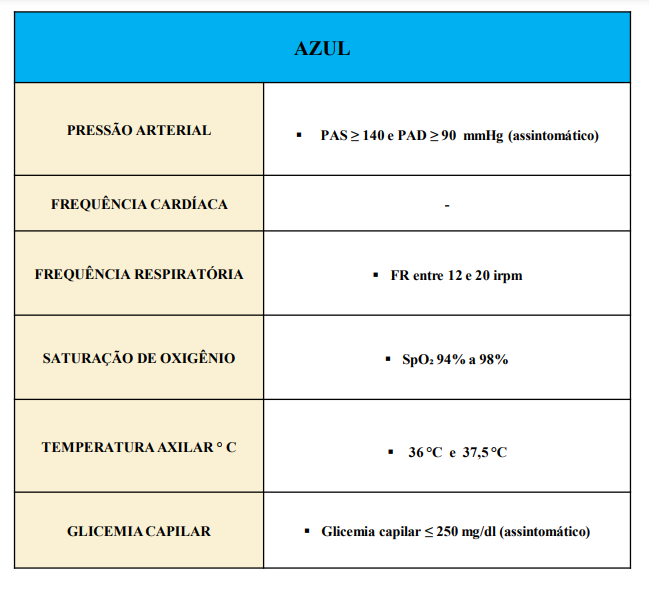
AZUL: não urgente.
São casos de baixa complexidade, sem risco de morte. Necessitam de atendimento em até 240 minutos. Deverão ser encaminhados para atendimento ambulatorial, e em seguida, para atendimento social para mais encaminhamentos, conforme pactuado previamente com a atenção básica.

ATENTAR SEMPRE PARA SITUAÇÕES ESPECIAIS:
Usuários referenciados pelo SAMU 192 deverão ser imediatamente acolhidos e avaliados para confirmação de gravidade e definição conduta;
Usuários com histórico de violência física, sexual ou psicológica devem receber
classificação mínima AMARELA;
Usuários que apresentem condições clínicas especiais, como: autismo, síndrome de Down, demais deficiências físicas e transtorno mental, devem receber classificação mínima VERDE com prioridade de atendimento, exceto os casos que envolvem risco iminente;
ATENTAR SEMPRE PARA SITUAÇÕES ESPECIAIS:
Usuários para troca de traqueostomias e/ou sondas deverão ser previamente classificados para posterior atendimento. Estes serão atendidos na unidade durante o dia e nos horários em que a UBS não esteja em funcionamento;
Usuários para curativos serão atendidos na unidade durante o dia e nos horários em que a UBS não esteja em funcionamento;
Usuários para administração de medicamentos e em posse de receita para continuidade de
tratamento, receberão classificação AZUL e serão conduzidos para a equipe de enfermagem conforme as condições supracitadas nos dois itens anteriores;
O fluxo de atendimento de RISCO se sobrepõe ao da PRIORIDADE;
Nos hospitais e nas unidades pré-hospitalares (UPAS) com atendimento em PEDIATRIA, os usuários classificados como VERMELHO deverão ser encaminhados para sala de emergência pediátrica (ala de observação pediátrica). Classificados como AMARELO deverão ser direcionados para atendimento em consultório médico com prioridade.

IDENTIFICAÇÃO DE RISCO


PROCESSO DE IDENTIFICAÇÃO DE RISCO





































































































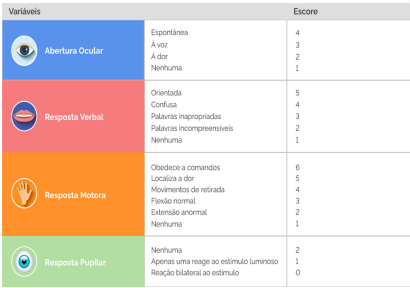
Fonte: Escala de Coma de Glasgow. Disponível em: https://linhasdecuidado.saude.gov.br/portal/acidente-vascularcerebral-(AVC)-no-adulto/glasgow.
Passos para utilizar a Escala de Coma de Glasgow corretamente:

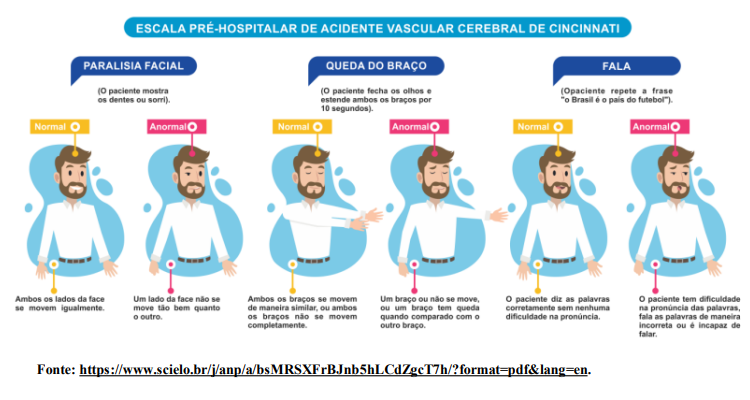
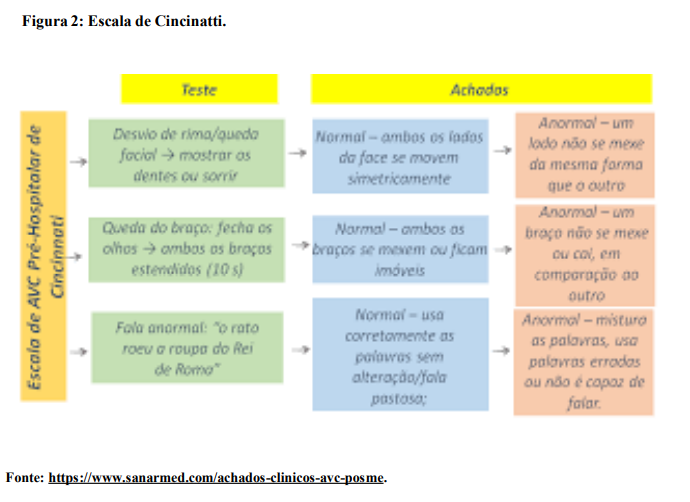



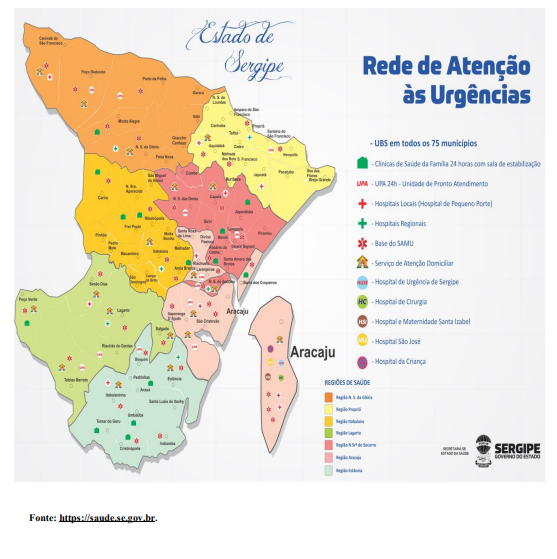

REFERÊNCIAS
AGUIAR, Ariana Paula Alves de; et al. O papel do enfermeiro na classificação de risco nos
serviços de urgência e emergência: uma revisão integrativa. Revista Eletrônica Acervo
Enfermagem – REAEnf; vol. 19, DOI: https://doi.org/10.25248/REAEnf.e10500.2022.
ANDRADE, Juliana Souza; et al. O papel do enfermeiro no acolhimento e classificação de risco
no serviço hospitalar. Research, Society and Development, v. 11, n. 3, 2022.
BAHIA. Secretaria de Saúde do Estado da Bahia. Protocolo Estadual de Classificação de Risco /
SESAB. Salvador: Secretaria de Saúde do Estado da Bahia, 2014. 54 p.
BÁO, Ana Cristina Pretto; et al. Indicadores de qualidade: ferramentas para o
gerenciamento de boas práticas em saúde. Rev Bras Enferm [Internet], v. 72, n. 2, p.:377-384, 2021.
BARBOSA, Maria Clara de Magalhães; et al. Clariped: um novo instrumento para classificação de
risco em emergências pediátricas. Rev Paul Pediatr, v.34, n. 3, p.: 254-262, 2016.
BARROSO, Francisca Luana Vieira; ROCHA, Josivandra Luiane Pimenta da; CAVALCANTE,
Francisca Farias. Avaliação do tempo de permanência como um indicador de qualidade na
assistência ao paciente do serviço de urgência e emergência: uma revisão de literatura. Research,
Society and Development, v. 10, n. 15, 2021.
BENVINDO, Éntero; MARTINS, Cristiano Inácio. Acolhimento com classificação de risco:
atuação da enfermagem. VII Seminário Científico do UNIFACIG – VI Jornada de Iniciação
Científica do UNIFACIG. Minas Gerais, out. 2021.
BRAMATTI, Rafaela; FERREIRA, Oelinton T; SILVA, Rafaela K. B. O papel do enfermeiro na
classificação de risco na urgência e emergência baseado no protocolo de Manchester. In:
Encontro Científico Cultural Interinstitucional, 19º., 2021.
BRASIL. Ministério da Educação. Empresa Brasileira de Serviços Hospitalares – EBSERH.
Protocolo de Acolhimento com Classificação de Risco. Universidade Federal de Campina
Grande. Hospital Universitário Júlio Bandeira de Mello. Protocolo de Acolhimento com
Classificação de Risco na Pediatria. PRT.UPA.001. Cajazeiras – PB, 2020. 105 p.
BRASIL. Ministério da Educação. Empresa Brasileira de Serviços Hospitalares – EBSERH.
Protocolo de Acolhimento com Classificação de Risco. Universidade Federal do Tocantins.
Hospital de Doenças Tropicais. Protocolo de Acolhimento com Classificação de Risco com Foco
nas Vulnerabilidades. PRT.DCDT.001. Palmas – Tocantins, 2022. 23 p.
BRASIL. Ministério da Saúde. Decreto nº 7.508, de 28 de junho de 2011. Regulamenta a Lei nº
8.080, de 19 de setembro de 1990, para dispor sobre a organização do Sistema Único de Saúde –
SUS, o planejamento da saúde, a assistência à saúde e a articulação interfederativa, e dá outras
providências. Brasília, DF, 2011.
BRASIL. Ministério da Saúde. Portaria n.º 2048, de 5 de novembro de 2002. Aprova o Regulamento
Técnico dos Sistemas Estaduais de Urgência e Emergência. Diário Oficial da União, Brasília, DF, 12 nov.
2002.
BRASIL. Ministério da Saúde. Portaria nº 4.279, de 30 de dezembro de 2010.Estabelece diretrizes para a
organização da Rede de Atenção à Saúde no âmbito do Sistema Único de Saúde (SUS). Brasília, DF, 2010.
BRASIL. Ministério da Saúde. Portaria nº 1.600, de 7 de julho de 2011. Reformula a Política Nacional de
Atenção às Urgências e institui a Rede de Atenção às Urgências no Sistema Único de Saúde (SUS). Brasília,
DF, 2011.
BRASIL. Ministério da Saúde. Portaria nº 1.601, de 7 de julho de 2011. Estabelece diretrizes para a
implantação do componente Unidades de Pronto Atendimento (UPA 24h) e o conjunto de serviços de
urgência 24 horas da Rede de Atenção às Urgências, em conformidade com a Política Nacional de Atenção às
Urgências. Brasília, DF, 2011.
BRASIL. Ministério da Saúde. Portaria nº 2.338, de 3 de outubro de 2011. Estabelece diretrizes e cria
mecanismos para a implantação do componente Sala de Estabilização (SE) da Rede de Atenção às Urgências.
Brasília, DF, 2011.
BRASIL. Ministério da Saúde. Portaria nº 2.395, de 11 de outubro de 2011. Organiza o Componente
Hospitalar da Rede de Atenção às Urgências no âmbito do Sistema Único de Saúde (SUS). Brasília, DF,
2011.
BRASIL. Ministério da Saúde. Portaria nº 2.488, de 21 de outubro de 2011. Aprova a Política Nacional de
Atenção Básica, estabelecendo a revisão de diretrizes e normas para a organização da Atenção Básica, para a
Estratégia Saúde da Família (ESF) e o Programa de Agentes Comunitários de Saúde (PACS). Brasília, DF,
2011.
BRASIL. Ministério da Saúde. Portaria nº 3.088, de 23 de dezembro de 2011. Institui a Rede de Atenção
Psicossocial para pessoas com sofrimento ou transtorno mental e com necessidades decorrentes do uso de
crack, álcool e outras drogas, no âmbito do Sistema Único de Saúde (SUS). Brasília, DF, 2011.
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Política Nacional de Humanização da Atenção
e Gestão do SUS. Acolhimento e classificação de risco nos serviços de urgência / Ministério da Saúde,
Secretaria de Atenção à Saúde, Política Nacional de Humanização da Atenção e Gestão do SUS. – Brasília:
Ministério da Saúde, 2009.56 p.: il. color. – (Série B. Textos Básicos de Saúde).
BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Núcleo Técnico da Política Nacional de
Humanização. Acolhimento nas práticas de produção de saúde / Ministério da Saúde, Secretaria de
Atenção à Saúde, Núcleo Técnico da Política Nacional de Humanização. – 2. ed. – Brasília: Editora do
Ministério da Saúde, 2008. 44 p.: il. color. – (Série B. Textos Básicos de Saúde).
CELICH, Kátia Lilian Sedrez; et al. Humanização no Atendimento de Urgência e Emergência: olhar da
enfermagem à luz da fenomenologia. Research, Society and Development, v. 10, n. 9, 2021.
CORREA, João Victor de Mello; et al. Percepção do usuário da UPA sobre Acolhimento e Classificação
de Risco: revisão integrativa. Rev Neurocienc, Nova Iguaçu-RJ, v.30, n.1, p.22, abr. 2022.
COSTA, Jaqueline Pereira da; et al. Acurácia do Sistema de Triagem de Manchester em um serviço de
emergência. Rev Gaúcha Enferm.; v. 41, 2020.
GOIÂNIA. Secretaria Municipal de Saúde de Goiânia. Manual de Orientação para o acolhimento com
avaliação e classificação de risco / Organizadores: Patrícia Antunes de Moraes, Jacqueline A. B. Leão
Cordeiro, Claci Fátima Weirich Rosso. – Goiânia: FMS, 38 p. 2015.
JESUS, Ana Paula Santos de; et al. Sistema de Triagem de Manchester: avaliação em um serviço hospitalar
de emergência. Rev Bras Enferm, v. 74, n.3, 2021.
MACHADO, Danielle Coutinho de Souza Lins. Sistema de classificação de risco de Manchester: avaliação
de implantação em um hospital universitário federal do Vale do São Francisco / Danielle Coutinho de Souza
Lins Machado. Orientadora: Luciana Santos Dubeux. Coorientadora: Vilma Costa de Macêdo – Recife: Do
Autor, 2020.
OLANDA, Débora Evelly da Silva; et al. Acolhimento com classificação de risco: revisão integrativa da
literatura. Saúdecoletiva; v. 12, n. 79, 2022.
RIBEIRÃO PRETO. Prefeitura Municipal. Secretaria Municipal da Saúde. Departamento de Atenção à
Saúde das Pessoas. Acolhimento com Classificação de Risco no Serviço de Urgência e Emergência.
Ribeirão Preto – São Paulo, 62 p., 2020.
RIO DE JANEIRO. Secretaria de Estado de Saúde do Rio de Janeiro. Subsecretaria de Atenção à Saúde.
Assessoria Técnica de Humanização. Manual Técnico para Organização das Unidades de Urgência e
Emergência em conformidade com o dispositivo Acolhimento com Classificação de Risco. – 1ª edição –
Rio de Janeiro, 45 páginas. 2022.
SACOMAN, Thiago Marchi; et al. Implantação do Sistema de Classificação de
Risco Manchester em uma rede municipal de urgência. Saúde Debate, Rio de Janeiro, v. 43, n. 121, p.
354-367, abr-jun, 2019.
SÃO LUÍS. Prefeitura Municipal. Secretaria Municipal da Saúde. Política Municipal de Humanização –
HPM. Protocolo de Acolhimento com Classificação de Risco. São Luís – Maranhão, 32 páginas.
XAVIER, Pedro Bezerra; et al. Realidade prática vivenciada pelos enfermeiros na classificação de risco
em serviços de urgência e emergência. Research, Society and Development, v. 11, n. 1, e49811125293,
2022.